Cuando me enfrento en mi trabajo diario al manejo de heridas y me comunican que estamos ante un paciente con úlceras tumorales es inevitable que aparezca una sensación de vértigo, puesto que es un reto complejo y poco agradecido.
Normalmente tenemos un manejo frecuente de las úlceras con una visión y tendencia eminentemente curativa, y es a ese objetivo donde enfocamos nuestros esfuerzos.
Pero existen una tipología de úlceras que no entran en este esquema y que por la naturaleza del paciente donde se presentan, nos descuadran y en algunas ocasiones incomodan. Me refiero a las úlceras tumorales.
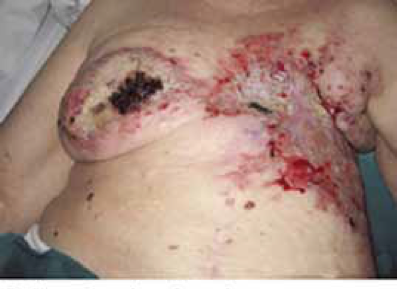
Las úlceras tumorales representan un importante problema de salud con graves consecuencias y repercusión en la calidad de vida del paciente (dolor, sangrado, mal olor, autoestima y aislamiento social). Generalmente se producen por tumores muy avanzados, recidivados o metastásicos en los que el grado de infiltración presiona la piel produciendo la ruptura de la integridad cutánea.
Los tumores más frecuentes, en estadios muy avanzados, que pueden desarrollar úlceras neoplásicas son:
- Afectación cutánea primaria o metastásica de tumores (mama, laringe, colon, vulva, ovario, recto, etc.).
- Tumores de piel no melanoma (carcinoma basocelular y carcinoma epidermoide), melanomas y sarcomas.
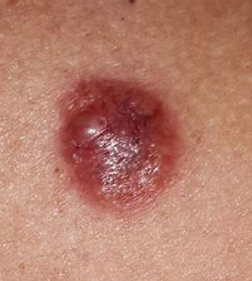
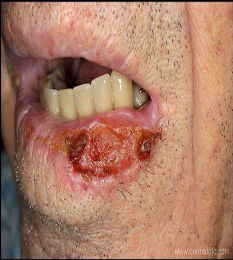
Se sabe que cerca del 5% de los cánceres presentan afectación cutánea, sin embargo no se conoce cuál es la proporción que llega a desarrollar úlceras neoplásicas. Pueden ser debidas al propio tumor o a las metástasis, ya que al aumentar su tamaño producen ruptura de la piel.
Pueden aparecer como heridas en forma de cráter o lesiones ‘coliflor’ es decir lesiones con una zona central con tejido negro (necrótico), estos tejidos son muy propensos a infectarse por lo que debemos controlar su evolución mediante la motorización de los síntomas.
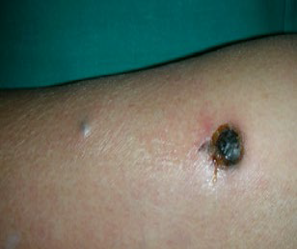
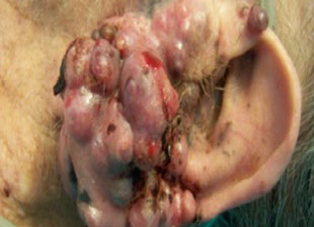
Dentro de este campo es frecuente que los cuidados dependan del conocimiento y de la actitud de los enfermeros implicados dándose una gran variabilidad e incertidumbre y convirtiéndose en un problema importante a la hora de conseguir un correcto tratamiento de estas úlceras. La curación total de estas heridas es muy difícil, tan sólo un pequeño porcentaje suele remitir totalmente tras intervención quirúrgica. Los cuidados debemos dirigirlos a luchar contra los síntomas mejorando la calidad de vida de estas personas y familiares.
Para hacer un buen abordaje de la úlcera es necesario realizar prioritariamente una valoración general de la persona y una valoración local de la ulcera tumoral:
Valoración general de personas con úlceras tumorales
La valoración debe recoger de manera obligatoria los siguientes ítems:
- Momento evolutivo de la enfermedad oncológica, patologías asociadas o de problemas intercurrentes,
- Pronóstico del proceso oncológico.
- Capacidad funcional del paciente (capacidad de las personas para realizar las actividades de la vida diaria mediante escalas como la de Karnofsky)3,
- Estado nutricional del paciente (elevada incidencia de la desnutrición en la enfermedad oncológica que se puede valorar con instrumentos validados como el Mini nutritional Assessement (MnA).3
- Aspectos psicológicos del paciente (autoestima e imagen corporal, capacidad de afrontamiento)8
Valoración local de la úlcera tumoral1
Para realizar una valoración focalizada un ABC básico que determine:
- A Aspecto de la lesión: Inspección, visualización y medición de la herida. localización, tamaño, tejido desvitalizado/ necrótico, esfacelos, piel perilesional.
- B Bacterias: manejo de la carga bacteriana. Debido a una mala vascularización aumenta el riesgo de necrosis, produciéndose proliferación bacteriana tanto aeróbica como anaeróbica.
- C Control del exudado: la monitorización del exudado es vital ya que con ello controlamos el olor, el riesgo de infección y protegemos la piel perilesional aumentando el confort del paciente.1,3,4,9,10
Niveles de evidencia y grado de recomendación
Cuidados basados en la mejor evidencia disponible:
CUIDADOS DE LAS HERIDAS (NIC 3660)
- Humedezca la zona antes de la retirada del apósito para disminuir el dolor, el sangrado y no dañar la zona perilesional EVIDENCIA BAJA.1,4, 8
- Limpie con agua del grifo, agua hervida, agua destilada o suero salino EVIDENCIA MODERADA.1,3,11
- La utilización de antisépticos como la clorhexidina ayuda a descontaminar y eliminar el tejido fibroso y desvitalizado EVIDENCIA BAJA.1,3,4
- Mantenga el tejido perilesional limpio e hidratado. Apósitos de poliuretano transparentes (Lamninas de contacto o pomadas con óxido de zinc protegen bien la piel perilesional EVIDENCIA MODERADA.1,4
- La limpieza de la herida reduce el olor y elimina el tejido desvitalizado EVIDENCIA BAJA.1,2
- La cura en ambiente húmedo ha demostrado mayor efectividad clínica y rentabilidad que la cura tradicional EVIDENCIA MODERADA.1,2
- Utilice apósitos absorbentes (Fibra de hidrocoloide, alginato cálcico) para controlar el exceso de exudado EVIDENCIA MODERADA. 1,4
- Los apósitos liberadores de plata son una opción de gran utilidad en pacientes con úlceras neoplásicas EVIDENCIA MUY BAJA. 3,4,9,10,12
- Utilice elementos reductores del olor sólo o asociado a plata si el olor persiste a pesar de la limpieza y desbridamiento no cortante EVIDENCIA MODERAD1,3,9,11,12
- Utilice metronidazol ante heridas de olor incontrolable EVIDENCIA ALTA.1,3,4,7,15
- Utilice medidas para el manejo del prurito (como protección piel perilesional y corticoides tópicos en piel perilesional o hidrogeles en la lesión tumoral) EVIDENCIA MUY BAJA.3
- Valore la realización de cultivos de la herida EVIDENCIA MUY BAJA.1,2
- Evite la exposición de lesiones tumorales al medio ambiente de forma constante EVIDENCIA MUY BAJA.1,2
- Considere los efectos psicológicos del paciente a la hora de elegir los productos y tratamientos adecuados EVIDENCIA MUY BAJA.
MANEJO DEL DOLOR (NIC 1400)
Utilice medidas coadyuvantes para el manejo del dolor (como la cura en ambiente húmedo, el horario reglado o humedecer los apósitos) EVIDENCIA MUY BAJA.1,4
Valore el uso de geles de opioides como analgésicos tópicos para el manejo del dolor local o apósitos impregnados con AINE.
EVIDENCIA MODERADA4,14
CONTROL DE LAS HEMORRAGIAS (NIC 4160)
Controle el sangrado aplicando presión directa sobre la zona y usando apósitos hemostáticos como los de alginato cálcico o esponjas hemostáticas EVIDENCIA BAJA.4,9,12
Ante lesiones con sangrado persistente valore entre derivar para cauterización, cirugía, radioterapia o utilizar con precaución otras opciones EVIDENCIA MUY BAJA.3,10,12
No se recomienda realizar desbridamiento cortante en una herida tumoral por riesgo de sangrado y dificultad para hacer hemostasia EVIDENCIA MUY BAJA.1,3,9,11
Para terminar, quisiera compartir el desterrar la idea de que al ser un paciente paliativo ya no se puede hacer nada, sino todo lo contrario, podemos hacer mucho por conseguir calidad de vida para el paciente. Centrarnos en el control de síntomas haciendo el mismo abordaje de la úlcera en estos pacientes como en cualquier otro aunque el resultado no sea alcanzar la curación.
Bibliografía:
- Pérez Santos L, Cañadas Núñez F, García Aguilar R, Turrado Muñoz MA, Fernández García GA, Moreno Noci M, et al. Guía de práctica clínica para el cuidado de personas con úlceras neoplásicas. Sevilla: Hospital Universitario Reina Sofía, Com-plejo Hospitalario Torrecárdenas, Servicio Andaluz de Salud, Junta de Andalucía; 2015.
- Guía rápida de consulta para el cuidado de personas con úlce-ras neoplásicas. Sevilla: Hospital Universitario Reina Sofía, Complejo Hospitalario Torrecárdenas, Servicio Andaluz de Sa-lud, Junta de Andalucía; 2015.
- Cabanillas González M, Pulgarín Sobrino SB, Ananín Fernán-dez C. Guía práctica de lesiones cutáneas neoplásicas. [Guía práctica nº 4]. Santiago de Compostela: Xunta de Galicia, Con-sellería de Sanidad, Servicio Gallego de Salud, Dirección Ge-neral de Asistencia Sanitaria; 2016.
- Vallés Martínez MP, Lapeira Cabello JM, Gómez Cano S, Pé-rez Espina R, Portillo Pena MJ, Albert Y, et al. Guía práctica de abordaje integral de las úlceras tumorales. Madrid: Grupo de trabajo de enfermería de la Sociedad Andaluza de Cuidados Paliativos; 2015.
- Grupo de Trabajo de la GPC sobre Cuidados Paliativos. Guía de práctica clínica sobre cuidados paliativos. Madrid: Ministerio de Sanidad y Consumo. Agencia de Evaluación de Tecnolo-gías Sanitarias del País Vasco; 2008.
- Gómez Sancho M, Ojeda Martín M. Cuidados paliativos. Con-trol de síntomas. 6ª ed. Las Palmas de Gran Canaria: Unidad de medicina paliativa del Hospital Universitario de Gran Cana-ria Dr. Negrín; 2014.
- Seco-Franco J. Abordaje paliativo de enfermería en las úlceras tumorales. Revisión bibliográfica. Enferm Dermatol. 2019.
- Tejada Domínguez FJ, Ruíz Domínguez MR. Heridas y fístulas tumorales: posicionamiento para mejorar el cortejo sintomá-tico. Hygía: 2010; 74: 55-62.
- Vargas E, Alfonso I, Solano D, Aguilar D, Aguilar M, Gómez V. Heridas neoplásicas: aspectos básicos del cuidado de enfer-mería. Repert Med Cir. 2015; 24(2):95-
- Orbegonzo Aramburu A. Heridas neoplásicas. Abordaje desde enfermería. Rev ROL Enf. 66662009; 32(1):16-20.
- Silva KRM, Bontempo PSM, Reis PED, Vasques CI, Gomes IP, Simino GPR. Intervenções Terapêuticas em Feridas Tumo-rais: Relato de Casos. Rev Bras Cancerol: 2015; 61(4): 373-9.
- Granados Matute AE, Cejudo López A, Barroso Vazquez M, Cordero Ponce M, Jiménez León R, Romero Sánchez I. Cui-dados del paciente con herida tumoral. Evidentia [internet]. 2013; 10(41).
- Grupo de Trabajo de la Guía de Práctica Clínica sobre Cuidados Paliativos. Guía de prácticaclínica sobre cuidados paliativos. Madrid:
- Graham T, Grocott P, Probst S, Wanklyn S, Dawson J, Gethin G. How are topical opioids used to manage painful cutaneous lesions in palliative care? A critical review. PAIN. 2013; 154: 1920-8.
- Palomar Llatas F, Fornes Pujalte B, Díez Fornés P, Muñoz Ma-ñez V, Lucha Fernández V, Arantón Areosa L. Guía de actua-ción en lesiones oncológicas. Enferm Dermatol. 2008; 2(4): 8-15.12. Maida V, Ennis M, Kuziemsky C, Corban J. Wounds and sur-



 (2 votos, promedio: 4,50 de 5)
(2 votos, promedio: 4,50 de 5)





